Рак толстой и прямой кишки
Злокачественное новообразование формирующееся в ободочной, сигмовидной и прямой кишке. Одна из самых распространенных онкологических патологий. Ранняя диагностика осложнена отсутствием симптомов на ранних стадиях развития рака кишечника.
Факторы риска возникновения рака толстой и прямой кишки
- Стресс
- Воспалительные заболевания кишечника
- Травмирование оболочек кишечника
- Вредная диета (мало клетчатки, много твердых животных жиров)
- Генетически обусловленные заболевания толстой кишки
- Курение
- Злоупотребление алкоголем
- Ожирение
- Плохая экологическая обстановка в локации проживания
Найти врача по направлению Рак толстой и прямой кишки



Рак ободочной и прямой кишки является широко распространенной в мире патологией. Ежегодная заболеваемость достигает 1 миллиона случаев, а ежегодная смертность превышает 500 000 чел. Рак толстой кишки занимает 2 место по смертности от злокачественных новообразований.
Причины возникновения данного вида рака, как и многих других онкозаболеваний, до сих пор точно неясны, однако можно выделить факторы риска их развития:
- Наличие в анамнезе пациента доброкачественного образования толстой кишки (есть такое понятие, как трансформация или перерождение доброкачественного образования в злокачественное).
- Пациенты с язвенным колитом и болезнью Крона.
- Фактор генетической предрасположенности, виды наследственного колоректального рака - это семейный аденоматоз толстой кишки и синдром Линча. Эти заболевания передаются по наследству от родителей детям, и пациенты составляют особую группу, поскольку заболевание развивается у них еще в подростковом и даже детском возрасте.
- Экологические факторы
- Факторы питания.
В основном подвергаются данному заболеванию люди от 60 лет и старше - еще недавно на них приходилось до 95% случаев заболеваний. Но сейчас колоректальный рак стал молодеть, это тренд последнего десятилетия, появляются пациенты от 40 до 50 лет.
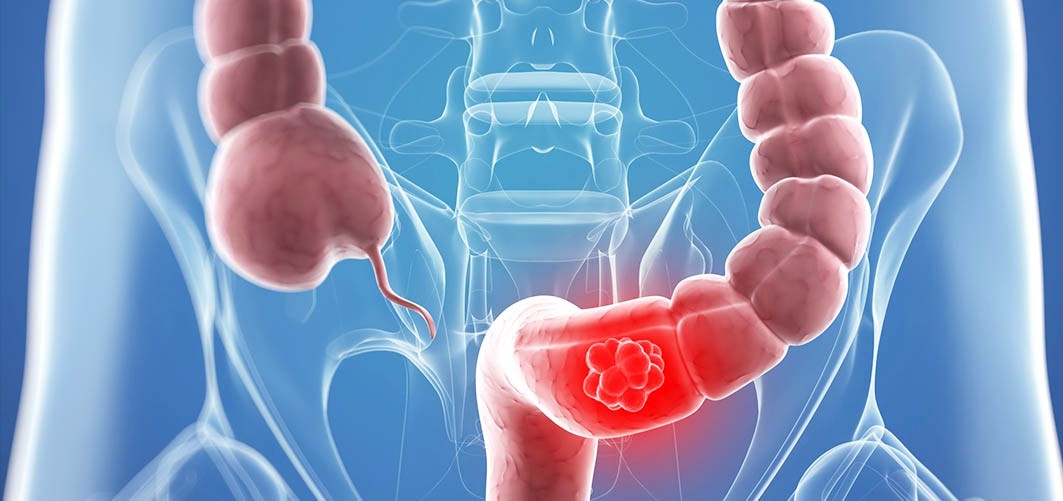
Коварность колоректального рака в том, что он практически не имеет ранних проявлений
Начальные проявления заболевания:
- боль в животе,
- появление крови в кале,
- чередование поносов и запоров.
На поздних стадиях заболевания:
- появляется анемия,
- наблюдается потеря массы тела
- кишечная непроходимость, сопровождающаяся отсутствием самостоятельного стула
- кахексия (крайнее истощение организма, характеризующееся общей слабостью, резким снижением веса, активности физиологических процессов, а так же изменением психического состояния больного)
Диагностика колоректального рака
В диагностике колоректального рака золотым стандартом признана колоноскопия - эндоскопическое исследование толстой кишки и терминального отдела подвздошной кишки при помощи специального гибкого эндоскопа. Только она дает возможность при малейших подозрениях взять у пациента биопсию для верификации выявленных образований.
- Вспомогательными методами могут быть компьютерная и магнитнорезонансная томография, ирригоскопия и ультразвуковое исследование.
- В качестве скрининга может использоваться исследование кала на скрытую кровь.
- Онкомаркеры - раково-эмбриональный антиген (РЭА) и СА19.9. Но они не всегда коррелируют с наличием опухоли, то есть могут давать как ложноотрицательные, так и ложноположительные результаты. Поэтому онкомаркеры обычно используются для диагностики возможного рецидива у пациентов, которым уже был установлен диагноз и проведено комплексное лечение.
Если лечение включено на ранней стадии, то полное излечение достигается в 97-99% случаев, если больной обращается на 2-й стадии, то в 90-95% случаев.
На 3-й стадии результат будет значительно хуже: в зависимости от вида опухоли и ее гистологического строения – около 60-70%, и уже высока частота рецидивов заболевания.
При 4-й стадии прогноз еще хуже, выживаемость невысокая и зависит от количества метастазов, характера течения заболевания, характера опухоли.
Лечение колоректального рака
Лечение колоректального рака прежде всего хирургическое.
Хирургический этап лечения выполняется врачами-онкологами.
- Есть комплексное лечение, включающее предоперационную лучевую терапию, которая особенно актуальна при лечении рака прямой кишки.
- Есть и комплексная дооперационная и послеоперационная химиотерапия.
Дооперационная химиотерапия используется для уменьшения объемов самой опухоли или метастазов. Чаще всего опухоль метастазирует в печень и легкие, и химиотерапия позволяет уменьшить размеры поражения этих органов и открывает возможность радикального удаления метастазов.
Послеоперационная комплексная химиотерапия используется при метастатическом колоректальном раке у пациентов с 3-й и 4-й стадиями или когда есть риск развития метастазов.
В последние годы в практику широко внедряются лапароскопические технологии.
Вместе с лапароскопией стали применяться люминесцентные методы-Это специальное свечение в узком спектре света, при котором видна зона анастомоза, а также метастазы, которые могут быть не обнаружены на глаз и пропущены хирургом. Очень важно их увидеть, потому что увеличивается радикализм операции и снижается риск возможного рецидива.
Среди эндоскопических технологий – трансанальная эндомикрохирургия и радикальное удаление опухоли через гибкий эндоскоп, которое можно делать, не совершая разрезы, а внутрипросветно. Но такая технология чаще применяется для колоректального рака на первой стадии.
В Клиническом госпитале ИДК пациентам представляется полный объем лечения, включая и хирургическое вмешательство, и проведение химиотерпатии оригинальными препаратами, если таковая требуется.
Спектр хирургических вмешательств, выполняемых в Клиническом госпитале ИДК:
- Гемиколэктомия справа
- Гемиколэктомия слева
- Резекции различных отделов ободочной кишки (резекция поперечной ободочной кишки, резекция сигмовидной кишки)
- Колэктомия
- Резекция прямой кишки
- Брюшноанальная резекция прямой кишки
- Брюшнопромежностная экстирпация прямой кишки
- Трансанальная резекция прямой кишки
- В том числе у нас возможно выполнение оперативных вмешательств при колоректальном раке миниинвазивным — лапароскопическим доступом.







